杨春梅医生的科普号
- 精选 糖尿病科普知识1———饮食 糖尿病患者能吃什么?怎么吃?吃多少?
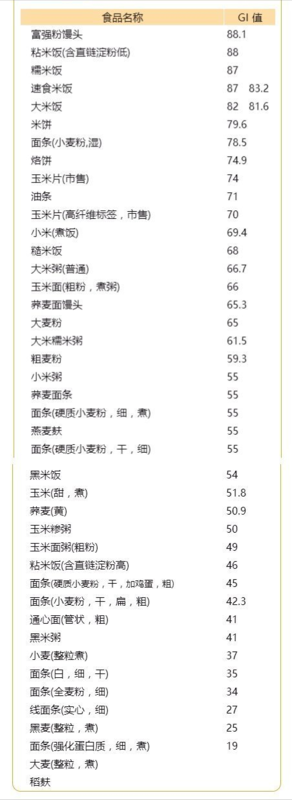
经常有糖友问:“医生,糖尿病患者能吃什么,不能吃什么?”,“这种食物糖尿病人能吃吗?”,“这个吃了会不会升血糖?”,“这个的含糖量是多少?”......我们说饮食控制是糖尿病治疗最重要的环节,当饮食控制得好时,有些患者不需要药物治疗也能降血糖;而饮食控制不好时,不论用药物还是胰岛素,降糖效果都会被无节制的饮食给破坏。那如何进食饮食控制,原则如下:1.食物摄入顺序很重要,建议糖友们遵照先吃蔬菜、再吃肉蛋禽类,再喝汤,最后吃主食的顺序进餐。先吃粗纤维的蔬菜,以增加饱腹感,同时细嚼慢咽,切忌狼吞虎咽。2.食物摄入种类很重要,食用低升糖指数(GI)饮食的人,血糖水平能得到显著改善,糖化血红蛋白(HbA1c)水平能较前下降0.31%,同时低GI食物还有利于降低血胆固醇,帮助控制体重,增加饱足感,帮助建造肌肉。那GI这个指数到底什么意思?即食物血糖生成指数,通俗地说就是:食物在胃肠道变成葡萄糖被吸收的速度,速度越快,代表升糖指数越高。一般来说,升糖指数小于55的是适合糖友的健康食品,可适量多吃没关系。大于70的食物则需要适量少吃。3.食物摄入数量很重要,具体需要根据患者身高,体重,血糖控制情况而定。原则上蔬菜每天500左右,特别是绿叶菜,避免过多摄入块根类,如土豆、山药、红薯等含淀粉高的食物;蛋白质类每天可以吃一个鸡蛋,300-500ml牛奶,吃3~4两瘦肉,尽量吃鱼肉、鸡肉、虾,少吃肥牛、肥羊等脂肪含量偏高的肉类;主食类,建议每餐吃一个拳头大小的淀粉类食物。4.食物制作方式很重要,建议采用蒸、煮、焖、凉拌等烹调法,减少煎炸,宜选用不粘锅以减少油的分量。避免用大量调味品及油,调味以清淡与少盐为原则,可选用香料或配料如姜、葱、蒜头、八角等增加食物的香味。下面这几张表格了,这里列出了常见的240种食物的升糖指数
 杨春梅 主任医师 苏州大学附属第一医院 内分泌科1236人已读
杨春梅 主任医师 苏州大学附属第一医院 内分泌科1236人已读 - 精选 糖尿病科普知识2——运动 糖尿病患者如何运动?
成年糖尿病患者应增加日常身体活动,减少坐姿时间。运动锻炼在2型糖尿病患者的综合管理中占重要地位。规律运动可增加胰岛素敏感性、改善体成分及生活质量,有助于控制血糖、减少心血管危险因素,而且对糖尿病高危人群一级预防效果显著。规律运动8周以上可将糖化血红蛋白降低0.66%。2型糖尿病患者运动时应遵循以下原则:1.运动时机:不能空腹运动,建议餐后半小时运动。2.运动频率:成年2型糖尿病患者每周至少150min(如每周运动5d,每次30min)中等强度(50%~70%最大心率,运动时有点用力,心跳和呼吸加快但不急促)的有氧运动。研究发现即使一次进行短时的体育运动(如10min),累计30min/d,也是有益的。3.运动强度,根据个体情况而定。中等强度的有氧运动:快走、打太极拳、骑车、乒乓球、羽毛球和高尔夫球。较大强度有氧运动:快节奏舞蹈、有氧健身操、慢跑、游泳、骑车上坡、足球、篮球等。4.运动项目要与患者的年龄、病情及身体承受能力相适应,并定期评估,特别是心肺功能和运动功能的医学评估(如运动负荷试验等),适时调整运动计划。运动前后要加强血糖监测,运动量大或激烈运动时应建议患者临时调整饮食及药物治疗方案,以免发生低血糖。5.如无禁忌证,每周最好进行2~3次抗阻运动(两次锻炼间隔≥48h),锻炼肌肉力量和耐力。锻练部位应包括上肢、下肢、躯干等主要肌肉群,训练强度为中等。联合进行抗阻运动和有氧运动可获得更大程度的代谢改善。6.运动禁忌者:空腹血糖>16.7mmol/L、反复低血糖或血糖波动较大、有DKA等急性代谢并发症、合并急性感染、增殖性视网膜病变、严重肾病、严重心脑血管疾病(不稳定性心绞痛、严重心律失常、一过性脑缺血发作)等情况下为禁忌运动,病情控制稳定后方可逐步恢复运动。
杨春梅 主任医师 苏州大学附属第一医院 内分泌科534人已读 - 引用 甲状旁腺功能亢进
甲状旁腺分泌过多甲状旁腺素 (PTH)而引起的钙磷代谢失常。简称甲旁亢。主要表现为骨骼改变、泌尿系结石、高血钙和低血磷等。可分为原发性、继发性、三发性和假性四种。主要介绍原发性甲状旁腺功能亢进。继发性甲旁亢系各种原因引起的低血钙长期刺激甲状旁腺所致,如慢性肾功能衰竭,维生素 D缺乏,肠道、肝和肾脏疾病致维生素 D吸收不良和生成障碍。病因 多为甲状旁腺腺瘤,甲状旁腺增生和甲状旁腺癌较少见。部分病人为家族性甲旁亢有家族史,为常染色体显性遗传,成人儿童及新生儿均可发病。主要是甲状旁腺主细胞增生。常染色体隐性遗传,常见于婴儿,生后即可发病可因严重高钙血症而死亡此型为甲状旁腺清亮细胞增生。如母亲长期甲旁低持续低钙血症,可致新生儿暂时性甲旁亢。病理生理与临床特征 主要病理生理变化是PTH分泌过多。PTH过多使骨质溶解,骨钙释放入血,肾小管和肠道回吸收钙的能力加强,故血钙增高。高血钙使神经肌肉的激动性降低和胃肠道蠕动弛缓,因而产生神经肌肉和精神神经系的表现,如容易疲劳、肌力和肌张力降低、性格改变、智力和记忆力减退以及烦躁、过敏、失眠和情绪不稳等,偶有明显的精神病,严重者可昏迷。还可有食欲不振、恶心、呕吐和便秘症状。溃疡病的发生率比一般人高。 PTH过多能降低肾小管对磷的回吸收,因此尿磷增多,血磷降低,磷呈负平衡,磷的亏损也由骨骼组织承担。PTH过多使破骨细胞活性增强,伴随之成骨细胞活性也增强,成骨细胞分泌碱性磷酸酶增多,造成血碱性磷酸酶升高。诊断血PTH浓度是诊断本病一个直接而敏感的指标,用这个指标诊断甲旁亢与手术的符合率达90%左右。且血 PTH升高程度与血钙浓度、肿瘤大小和病情的严重程度相平行。 但在继发性甲旁亢,PTH也可升高,把血PTH与血钙、尿钙、X射线检查及临床表现结合起来分析,有助于两者的鉴别诊断。 尿环磷酸腺苷(cAMP)可升高。骨密度一般降低。 X射线特征性骨改变多见于头颅、牙硬板、手和骨盆等部位。腹平片可有泌尿系结石和肾钙化。 大多数病变的甲状旁腺位于颈部,倘若第一次颈部探查手术失败,应考虑是否存在其他引起高血钙的原因。若认为仍旧符合甲旁亢的诊断,最好于再次手术前作定位检查,无创伤性检查有:超声断层、CT、MR。 继发性和三发性甲旁亢病人常同时有肾功能衰竭、骨质软化症等原发病变的特征性临床表现。继发性甲旁亢血钙和尿钙值正常或降低,不并有泌尿系结石。假性甲旁亢病人同时有原发肿瘤存在。 在鉴别高血钙症的病因时,应注意有无多发性骨髓瘤、急性白血病、结节病、维生素A和D过量、甲状腺功能亢进症及良性家族性高钙血症等病。 治疗 有症状或有并发症的原发性和三发性甲旁亢宜手术治疗。无论是肿瘤或增生,均应探查所有的甲状旁腺。 若为腺瘤应做摘除。若是增生,可切除部分腺体,也可将4个腺体全部切除,然后取小部分作甲状旁腺自体移植,埋藏于肌肉中。 若为腺癌,应做根治手术。手术时遗漏病变的甲状旁腺,病变腺体异位和增生的甲状旁腺切除不足够等情况需再次手术。 多数仍施颈部手术切除,少数则需剖开胸骨切除异位甲状旁腺,后者在纵隔的机会为2~20%不等,偶见于甲状腺内或心包。 手术并发症很少,约1%左右,如喉返神经损伤、永久性甲状旁腺功能减低等。手术死亡率几乎是零。 无症状仅有轻度高钙血症的病例应追随观察。甲状旁腺手术后可出现低钙血症,轻者手足唇面部发麻,重者则手足搐搦。低血钙症状可出现于手术后24小时内。大部分病人在术后1~2月之内,血钙可恢复至8mg%以上。治疗低血钙时应补充钙剂和维生素D,必要时需静脉注射或点滴葡萄糖酸钙。若有持续性和难治性低钙血症,应考虑合并有低镁血症的可能,可同时补充镁。
罗定远 副主任医师 中山大学孙逸仙纪念医院 甲状腺外科4916人已读 - 精选 糖尿病科普知识3.饮酒 糖尿病患者能不能饮酒?
1.不推荐糖尿病患者饮酒,若饮酒应计算酒精中所含的总能量;2.女性一天饮酒的酒精量不超过15g,男性不超过25g(15g酒精相当于350ml啤酒,150ml葡萄酒或45ml蒸馏酒),每周饮酒不超过2次;3.应警惕酒精可能诱发的低血糖,尤其是服用磺脲类药物或注射胰岛素及胰岛素类似物的患者应避免空腹饮酒,并严格监测血糖。
杨春梅 主任医师 苏州大学附属第一医院 内分泌科432人已读 - 精选 糖尿病科普知识5.筛查 哪些人群需要早期进行糖尿病筛查?
半数以上的2型糖尿病患者在疾病的早期无明显临床表现,糖尿病筛查可使这些患者得以早期发现、早期治疗有助于提高糖尿病及其并发症的防治效率。筛查对象为糖尿病高危人群。成年高危人群包括:(1)有糖尿病前期史(2)年龄≥40岁(3)体重指数(BMI)≥24kg/m2和(或)中心型肥胖(男性腰围≥90cm,女性腰围≥85cm)(4)一级亲属有糖尿病史ꎻ(5)缺乏体力活动者(6)有巨大儿分娩史或有妊娠期糖尿病病史的女性(7)有多囊卵巢综合征病史的女性(8)有黑棘皮病者(9)有高血压史或正在接受降压治疗者(10)高密度脂蛋白胆固醇2.22mmol/Lꎬ或正在接受调脂药治疗者(11)有动脉粥样硬化性心血管疾病(ASCVD)史(12)有类固醇类药物使用史(13)长期接受抗精神病药物或抗抑郁症药物治疗(14)中国糖尿病风险评分(表5)总分≥25分儿童和青少年高危人群包括:BMI≥相应年龄、性别的第85百分位数且合并以下3项危险因素中至少1项:即母亲妊娠时有糖尿病(包括妊娠期糖尿病),一级亲属或二级亲属有糖尿病史,存在与胰岛素抵抗相关的临床状态(如黑棘皮病、多囊卵巢综合征、高血压、血脂异常)。筛查方法为两点法:即空腹血糖+75g口服葡萄糖耐量试验(OGTT)2h血糖;筛查结果正常者建议每3年筛查一次;筛查结果为糖尿病前期者,建议以后每年筛查一次。
杨春梅 主任医师 苏州大学附属第一医院 内分泌科405人已读 - 精选 妊娠期甲状腺激素水平高是甲亢吗?
妊娠期甲状腺激素水平为甲状腺毒症,那么甲状腺毒症一定是甲亢吗?引起甲状腺毒症的的病因有哪些?分析病因,Graves病占85%,包括妊娠前和新发Graves病;妊娠一过性甲状腺毒症(GTT)占10%;甲状腺高功能腺瘤、结节性甲状腺肿、甲状腺破坏以及外源性甲状腺激素过量应用等均可表现甲状腺毒症。特别是孕早期发现的甲状腺毒症建议内分泌专科就诊,需要医生鉴别是Graves甲亢还是GGT,其中GTT发生在妊娠前半期,呈一过性,与hCG产生增多、过度刺激甲状腺激素产生有关。临床特点是妊娠8~10周发病,出现心悸、焦虑、多汗等高代谢症状。GTT比Graves病更易引起高甲状腺素血症,血清FT4和TT4升高,血清TSH降低或者检测不到,甲状腺自身抗体阴性。本病多与妊娠剧吐相关,30%~60%妊娠剧吐者发生GTT。GTT需要与Graves病甲亢鉴别,后者常伴有弥漫性甲状腺肿、眼征及TRAb、TPOAb阳性;T3升高较T4更明显。
杨春梅 主任医师 苏州大学附属第一医院 内分泌科301人已读 - 精选 妊娠期甲亢的危害及管理
一、 妊娠期未控制的甲亢对母胎有何不良影响:妊娠期甲状腺功能状态与妊娠结局直接相关,甲亢控制不良增加流产、早产、低出生体重儿、胎儿生长受限、死产、妊娠期高血压、甲状腺危象及妊娠妇女充血性心力衰竭等相关风险。二、 妊娠期甲亢如何选择药物:不存在绝对安全无副作用的抗甲亢药物,建议甲亢治愈停药稳定后怀孕最安全。患有甲亢正在服用抗甲亢药物的备孕妇女,如果妊娠试验阳性,可暂停ATD并立即检测甲状腺功能和甲状腺自身抗体。根据临床表现和FT4水平决定是否用药。切不可自行停药而不评估甲状腺功能状态,孕期甲亢不治疗对母婴危害更大。常用抗甲亢药物有2种:甲巯咪唑(MMI)和丙硫氧嘧啶(PTU)。MMI有致胎儿发育畸形风险,主要是皮肤发育不全和“MMI相关的胚胎病”,包括鼻后孔闭锁、食道闭锁、颜面畸形等。PTU相关畸形发生率与MMI相当,只是程度较轻。所以在妊娠前和妊娠早期优先选择PTU,但PTU可能引起肝脏损害风险,需密切监测肝功能。副作用不一定发生,但也是小概率可能发生的情况。三、 妊娠期建议每1~4周做临床评估和TSH、FT4或TT4、T3检测,具体监测频率据患者病情及用药情况而定。四、 Graves病甲亢患者产后哺乳期的治疗:研究证实,只有非常少量的PTU可从母体血清进入乳汁。以哺乳期妇女口服PTU200mg为例,测定服药后4h的乳汁PTU浓度,仅为服用剂量的0.007%~0.077%。如此计算,服用PTU200mg/d的妇女,每天通过乳汁向婴儿喂服PTU149µg(0.149mg)。这个剂量远低于治疗剂量,对母乳喂养的婴儿没有风险。MMI转移到母乳中的药物比例较PTU高4~7倍。MMI服用剂量的0.1%~0.2%会进入母乳,MMI单一剂量为40mg时,会有70µg(0.07mg)进入母乳喂养的婴儿体内,这个剂量亦低于治疗剂量。服用低至中等剂量PTU和MMI对母乳喂养儿是安全的,建议最大剂量为MMI20mg/d或PTU300mg/d。所以正在哺乳的甲亢患者如需使用抗甲亢药物,应权衡用药利弊,抗甲亢药物应当在每次哺乳后服用。
杨春梅 主任医师 苏州大学附属第一医院 内分泌科309人已读 - 精选 妊娠期甲减的危害及管理
一、妊娠期甲减对母婴的危害1、对妊娠结局的影响:妊娠期临床甲减会增加妊娠不良结局的风险,包括早产、低出生体重儿、流产,死胎和妊娠期高血压疾病等风险2、对子代智力发育的危害:妊娠期临床甲减可能损害子代的神经智力发育。未充分治疗的临床甲减妊娠妇女的子代7~9岁时的智力商数(IQ)降低,运动能力、语言能力及注意力也受到影响,提示母体临床甲减对子代神经认知功能有负面影响。当妊娠期临床甲减患者接受有效治疗后,目前没有证据表明会危害胎儿智力发育,胎儿也不需要任何额外的监测措施。二、妊娠期甲状腺功能的管理1、孕前已确诊临床甲减的妇女在计划妊娠前,需要通过LT4替代治疗将甲状腺激素水平恢复至正常,具体目标是血清TSH0.1~2.5mU/L,更理想的目标是TSH上限切点值降到1.2~1.5mU/L。2、妊娠期临床甲减的治疗目标:妊娠期临床甲减的治疗目标是将TSH控制在2.5mU/L以下,一旦确诊妊娠期临床甲减,应立即开始治疗,尽早达到上述治疗目标。3、妊娠期亚临床甲减的治疗目标:根据血清TSH水平和TPOAb是否阳性选择妊娠期亚临床甲减的不同治疗方案。4、妊娠期建议每2-6周监测一次甲功,具体频率据个体情况而定。三、产后的管理1、孕前患有临床甲减的妇女产后LT4剂量应调整至妊娠前水平,并需要在产后6周复查甲状腺功能,指导调整LT4剂量。2、妊娠期诊断的临床甲减,产后可给予非妊娠状态的LT4剂量。3、妊娠期诊断的亚临床甲减,产后可以考虑停用LT4,并在产后6周评估血清TSH水平
杨春梅 主任医师 苏州大学附属第一医院 内分泌科400人已读 - 精选 甲亢药物的可能副作用
抗甲状腺药物主要有甲巯咪唑和硫脲类药物,通过抑制甲状腺激素合成控制甲亢。少部分患者服药后可能出现不良反应。甲状腺药物最主要副作用:一是粒细胞减少甚至缺乏,粒细胞缺乏后抵抗力下降,容易感染,因此如果出现感染,如发热、咽痛等症状时需要及时复查血常规,早期发现有没有粒细胞缺乏;二是可能造成肝脏的损伤,丙硫氧嘧啶肝脏毒性会比甲巯咪唑明显,通常首选甲巯咪唑,故需定期复查肝功能;但如果为孕早期患者,则建议选择对胎儿副作用相对较小的丙硫氧嘧啶,同时亦需密切监测肝功能及胎儿发育情况。三是过敏,如果服药后出现皮肤瘙痒,皮肤发红,出现皮疹等情况,请暂停用药,及时就诊皮肤科,内分泌;其它,少见可能出现关节疼痛、小血管炎等。
杨春梅 主任医师 苏州大学附属第一医院 内分泌科524人已读 - 精选 甲亢患者需低碘饮食
如何做到低碘饮食1)请尽量避免食用海产品:①海藻类:海带、紫菜等;②海鲜:海鱼、海蟹、蛤、牡蛎、虾(淡水鱼虾蟹含碘量少,可以食用)。2)尽量避免食用加碘盐及腌制食品,如:加工肉、罐头肉,加工水果罐头,腌制水果,腌制酱菜等;请尽量购买“低碘盐”,必要时选用“无碘盐”。3)避免过量服用含碘药物:如胺碘酮,含碘止咳嗽药水,及放射诊断检查用的造影剂等。4)减少外出就餐次数。
杨春梅 主任医师 苏州大学附属第一医院 内分泌科1077人已读





